Chirurgia zmian skórnych to nie tylko chirurgiczne usunięcie niepożądanej lub niebezpiecznej zmiany, ale proces w którego skład wchodzą też etapy procesu gojenia się rany, od momentu zakończenia interwencji chirurgicznej, aż po pojawienie się końcowego znaku – blizny. Jest to zdolności naszego ciała do samonaprawy, adaptacji i odnowy. Zawarte tu informacje pomogą zrozumieć, jak pielęgnować skórę po zabiegu, jak minimalizować widoczność blizn oraz jak wspierać naturalne zdolności regeneracyjne organizmu.
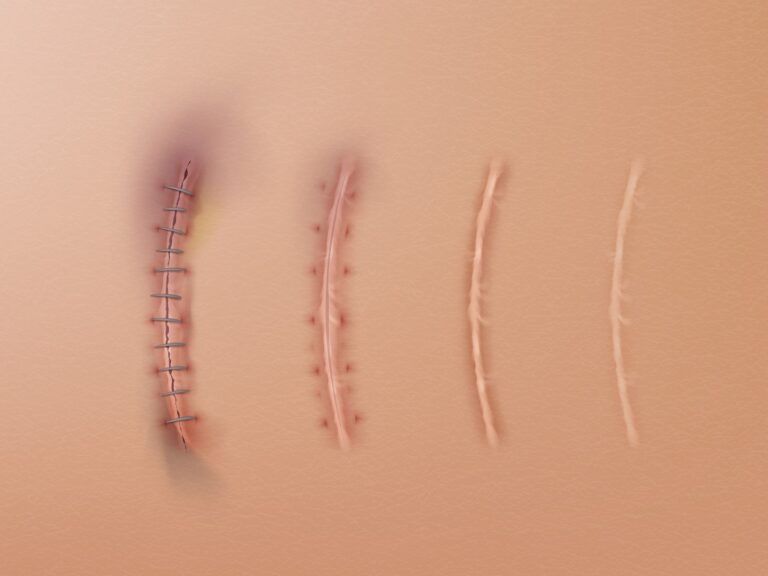
Proces gojenia się rany w ciągu roku od zabiegu
Szwy pooperacyjne
Typ szwu pooperacyjnego, który chirurg zdecyduje się użyć, zależy od wielu czynników, w tym od rodzaju operacji, lokalizacji operacji, potrzeby leczenia i indywidualnego stanu zdrowia pacjenta. Rodzaje szwów pooperacyjnych obejmują:
– Nieresorbowalne szwy: Te szwy zazwyczaj są wykonane z materiałów, które nie rozpuszczają się w organizmie, takich jak nylon lub stal nierdzewna. Są one często używane na powierzchni skóry i muszą być usunięte przez lekarza po określonym czasie.
– Resorbowalne szwy: Są to szwy, które z czasem rozpuszczają się w organizmie. Zwykle są one używane wewnątrz ciała, takie jak na organach, naczyniach krwionośnych, mięśniach, czy skórze, gdzie nie jest łatwo lub możliwe do usunięcia szwów.
– Staples (Agrafka): Są używane głównie do zamykania dużych, prostych ran lub ran po operacjach, takich jak cesarskie cięcie lub operacje na klatce piersiowej.
– Taśmy chirurgiczne (Steri-Strips): Są używane do zamykania małych ran lub nacięć na skórze, często po operacjach laparoskopowych.
– Kleje chirurgiczne: Są stosowane do zamykania małych ran lub nacięć na skórze, które nie są głębokie ani nie są pod dużym napięciem.
Co wpływa na wybór szwu pooperacyjnego
Chirurg wybiera rodzaj szwu na podstawie wielu czynników, takich jak:
– Lokalizacja i wielkość rany
– Napięcie na skórze w okolicy rany
– Czy rana jest czysta, zanieczyszczona czy zainfekowana
– Ogólny stan zdrowia pacjenta, w tym czy pacjent ma jakiekolwiek stany zdrowotne, które mogą wpłynąć na gojenie się rany (takie jak cukrzyca)
– Potrzeba przyszłych zabiegów chirurgicznych w tej samej lokalizacji
– Estetyka blizny po zagojeniu rany.
„Grubość” nici chirurgicznej
Oznaczenie „6.0”, „5.0”, „4.0” itd. dotyczy wielkości, a konkretnie średnicy nici chirurgicznych. Numer oznacza średnicę nici – im większy numer, tym cieńsza nić. Na przykład, nić o oznaczeniu „6.0” będzie cieńsza niż nić „4.0”. Te cieniutkie nici są często używane w chirurgii plastycznej, okulistycznej lub mikrochirurgii, gdzie precyzja i niewielka blizna są kluczowe. Grubsze nici, takie jak „0” lub „1”, są zwykle stosowane w chirurgii ogólnej na dużych, głębokich ranach lub ranach pod dużym napięciem.
W niektórych przypadkach lekarze mogą stosować nici pokryte specjalnymi substancjami, które mają działanie antybakteryjne, ale nie są to antybiotyki w tradycyjnym rozumieniu tego słowa. Jednakże, najważniejszym aspektem zapobiegania infekcji nie jest antybiotyk na szwach, ale odpowiednia technika operacyjna, odpowiednia opieka przed i po operacji, i oczywiście odpowiednia higiena rany. Pacjenci mogą również otrzymać profilaktyczne antybiotyki doustnie lub dożylnie w zależności od rodzaju operacji.
Stan zapalny w obrębie szwów pooperacyjnych
Zakażenie rany pooperacyjnej jest jednym z najczęstszych powikłań po operacjach i może wynikać z wielu czynników. Według różnych badań, ryzyko to waha się od 1% do 3% po operacjach czystych (gdzie nie doszło do penetracji układów ciała z naturalną florą bakteryjną, jak przewód pokarmowy czy układ moczowy), aż do 10% lub więcej po operacjach „brudnych” (np. operacje z otwarciem jelit). Ryzyko zakażenia rany pooperacyjnej zależy od wielu czynników, takich jak:
– Rodzaj operacji: niektóre procedury mają większe ryzyko zakażeń, np. operacje w obrębie przewodu pokarmowego lub moczowego.
– Stan ogólny pacjenta: osoby z osłabionym układem immunologicznym, z chorobami przewlekłymi (np. cukrzyca, niewydolność nerek), otyłe, palacze czy pacjenci w podeszłym wieku są bardziej narażeni na zakażenia.
– Czas trwania operacji: im dłuższa operacja, tym większe ryzyko zakażenia.
– Higiena i techniki antyseptyczne: stosowanie odpowiednich środków antyseptycznych przed, w trakcie i po operacji, utrzymanie czystości w sali operacyjnej, higiena personelu medycznego – wszystko to ma wpływ na ryzyko zakażeń.
– Poprawne zaszywanie i opieka nad raną po operacji.
– Zawsze pamiętaj o przestrzeganiu zaleceń lekarskich dotyczących opieki nad raną po operacji, aby zminimalizować ryzyko zakażenia. W razie jakichkolwiek niepokojących objawów, takich jak zaczerwienienie, obrzęk, ból, gorączka, czy wydzielina z rany, należy niezwłocznie skontaktować się z lekarzem.
Ryzyko powikłań w obrębie rany pooperacyjnej
Inne niż zakażenie powikłania rany pooperacyjnej mogą obejmować:
– Dehiscencja rany: Jest to częściowe lub całkowite otwarcie rany po operacji. Może to wynikać z niewłaściwej techniki szycia, zbyt dużego napięcia na ranie, lub problemów z gojeniem u pacjenta.
– Nekroza tkanek: Nekroza, czyli obumarcie tkanek, może wystąpić, gdy przepływ krwi do obszaru operowanego jest niewystarczający.
– Krwiak: Gromadzenie się krwi pod skórą może powodować ból, obrzęk i dyskomfort. W większości przypadków krwiaki są nieszkodliwe i rozpuszczają się samoistnie, ale czasami mogą wymagać interwencji medycznej.
– Seroma: Jest to gromadzenie się płynu surowiczego w miejscu operowanym. Podobnie jak krwiaki, seromy zwykle ustępują samoistnie, ale w niektórych przypadkach mogą wymagać drenażu.
– Bliznowce i keloidy: To nadmierna reakcja skóry na proces gojenia, prowadząca do powstania grubych, wypukłych blizn. Keloidy są większe i często rozrastają się poza obszar pierwotnej rany.
– Niedrożność limfatyczna i obrzęk limfatyczny: Mogą wystąpić, gdy operacja uszkadza naczynia limfatyczne.
– Zaburzenia czucia: Mogą wystąpić w wyniku uszkodzenia nerwów w trakcie operacji. Często są tymczasowe, ale mogą być trwałe.
– Przetrwałe ból: Niektóre osoby mogą doświadczać długotrwałego bólu w obszarze operowanym.
Pamiętaj, że ryzyko powikłań może być zredukowane przez odpowiednie postępowanie przed i po operacji, w tym rzucenie palenia, utrzymanie dobrej diety, unikanie nadmiernego wysiłku i stosowanie się do zaleceń lekarskich dotyczących opieki nad raną.
Rozejście się rany – „brzydka rana/blizna”
Rozchodzenie się rany, znane także jako dehiscencja, może mieć wiele przyczyn. Oto kilka z nich:
– Zbyt duże napięcie na ranie: Niektóre obszary ciała, takie jak klatka piersiowa, stopy, czy ręce, są często pod napięciem, co może utrudniać gojenie się rany. Jeżeli napięcie jest zbyt duże, szwy mogą się „rozciągać” i rana może się rozchodzić.
– Infekcja: Zakażenie rany może prowadzić do jej rozchodzenia, ponieważ bakterie mogą uszkodzić tkankę i zwiększyć napięcie w ranie.
– Stan zdrowia pacjenta: Osoby z pewnymi stanami zdrowotnymi, takimi jak cukrzyca, otyłość, niedożywienie, palenie tytoniu, czy starszy wiek, mają trudności z gojeniem ran. Także leki, takie jak kortykosteroidy czy chemioterapia, mogą opóźniać proces gojenia.
– Aktywność fizyczna: Zbyt dużo ruchu lub wysiłku po operacji może prowadzić do rozchodzenia się rany. Dlatego lekarze często zalecają unikanie pewnych rodzajów aktywności fizycznej, aż rana się zagoi.
– Niewłaściwa technika chirurgiczna: Jeżeli szwy nie są prawidłowo założone lub rana nie jest właściwie zamknięta, może dojść do jej rozchodzenia.
– Krwiaki czy seromy: Gromadzenie się krwi czy płynu w ranie mogą zwiększyć ciśnienie i doprowadzić do rozchodzenia się rany.
– Alergia lub reakcja na materiał szwu: Rzadko, ale zdarza się, że organizm reaguje na materiał, z którego zrobiony jest szew, co może prowadzić do problemów z gojeniem.
Jeżeli rana zaczyna się rozchodzić, należy niezwłocznie skontaktować się z lekarzem. Może to wymagać dodatkowego leczenia, aby zapobiec dalszemu otwarciu rany i innym powikłaniom.
Pielęgnacja rany
Pielęgnacja rany po operacji jest kluczowa dla utrzymania estetycznej blizny. Oto kilka kroków, które można podjąć, aby zminimalizować widoczność blizn:
– Czystość rany: Zachowaj czystość rany, zgodnie z zaleceniami lekarza, aby zapobiec infekcji, która może prowadzić do nieestetycznej blizny.
– Stosuj środki łagodzące: Po usunięciu szwów i zagojeniu się rany, można zastosować różnego rodzaju kremy lub żele na blizny, które pomagają zmiękczyć tkankę bliznową i zmniejszyć jej widoczność. Niektóre z nich zawierają składniki takie jak silikon, alantoina, olejek z róży, witamina E i inne składniki, które pomagają złagodzić i nawilżyć skórę.
– Masaż blizny: Po zagojeniu się rany, delikatny masaż może pomóc złagodzić i spłaszczyć bliznę. Zawsze skonsultuj to z lekarzem przed rozpoczęciem masażu blizny.
– Ochrona przed słońcem: Blizny są bardzo wrażliwe na słońce i mogą ciemnieć, jeśli są narażone na promieniowanie UV. Używaj kremów z filtrem przeciwsłonecznym na bliznę, gdy jesteś na zewnątrz, aby zapobiec jej ciemnieniu.
– Zdrowa dieta i nawodnienie: Dobra dieta i odpowiednie nawodnienie są kluczowe dla prawidłowego gojenia się rany. Właściwe odżywianie dostarcza skórze niezbędnych składników do regeneracji, a odpowiednie nawodnienie pomaga utrzymać skórę miękką i elastyczną.
– Cierpliwość: Blizny zazwyczaj wyglądają najgorzej w okresie do 6 tygodni do 3 miesięcy po operacji, po czym powoli zaczynają blaknąć i stawać się mniej widoczne. Proces ten może trwać od roku do dwóch lat.
– Skonsultuj się z lekarzem: Jeżeli jesteś zaniepokojony wyglądem blizny, skonsultuj się z lekarzem lub dermatologiem. Istnieją różne metody leczenia blizn, w tym terapia laserowa, mikronakłuwania, terapia silikonowa, a w niektórych przypadkach – chirurgia korekcyjna.
Pamiętaj, że każdy jest inny i nie wszystkie blizny mogą być całkowicie niewidoczne. Jednakże, odpowiednia pielęgnacja i cierpliwość mogą znacznie pomóc w poprawie wyglądu blizny.
Kilka słów o plastrach silikonowych
Plastry silikonowe są powszechnie stosowane w leczeniu blizn. Silikon działa na kilka sposobów, aby pomóc złagodzić i zminimalizować wygląd blizn.
– Nawilżenie: Silikon pomaga utrzymać wilgotność w skórze, co z kolei pomaga zmiękczyć i spłaszczyć bliznę.
– Ciśnienie: Plastry silikonowe wywierają lekkie ciśnienie na bliznę, co pomaga zminimalizować jej wysokość i grubość.
– Regulacja kolagenu: Silikon pomaga zrównoważyć produkcję kolagenu w skórze, co jest kluczowe w procesie gojenia blizn.
Plastry silikonowe można zacząć stosować, kiedy rana jest całkowicie zagojona i nie ma w niej żadnych oznak aktywnej infekcji. Zazwyczaj jest to po usunięciu szwów i zakończeniu fazy gojenia. Regularne stosowanie plastrów silikonowych może znacznie poprawić wygląd blizny. Może pomóc zmniejszyć czerwoność, twardość, wysokość i swędzenie blizny. Jednak wyniki mogą się różnić w zależności od osoby i rodzaju blizny. Dla najlepszych wyników plastry silikonowe powinny być noszone przez kilka godzin dziennie przez kilka miesięcy. Należy pamiętać, że plastry silikonowe są tylko jednym z narzędzi w leczeniu blizn i mogą być skuteczniejsze, gdy są używane w połączeniu z innymi metodami, takimi jak masaż blizny, ochrona przed słońcem i utrzymanie zdrowej diety.
Masaż blizny, czyli co pacjent może wykonywać we własnym zakresie
Masaż blizn to technika, która może pomóc zmniejszyć zgrubienia, zmiękczyć i spłaszczyć bliznę, a także poprawić elastyczność skóry. Oto podstawowe kroki, które można podjąć podczas masażu blizn:
– Nie zaczynaj masować blizny, dopóki rana nie jest całkowicie zagojona. To zazwyczaj zajmuje od 2 do 4 tygodni po operacji lub po usunięciu szwów. Zawsze skonsultuj się z lekarzem, zanim zaczniesz masować bliznę.
– Krem lub olejek może pomóc zmniejszyć tarcie podczas masażu i zapewnić dodatkowe nawilżenie dla skóry. Niektóre specjalne kremy na blizny zawierają składniki, które mogą pomóc złagodzić i zmiękczyć bliznę.
– Zacznij od delikatnego nacisku i stopniowo zwiększaj go, jeśli jest to wygodne. Pamiętaj, że nie powinno to powodować bólu.
– Istnieje kilka technik, które można wypróbować:
– Masaż okrężny: Używając opuszków palców, wykonaj okrężne ruchy wokół i na bliznę.
– Masaż wzdłużny: Używając opuszków palców, masuj bliznę wzdłuż jej długości, przesuwając skórę w górę i w dół.
– Masaż poprzeczny: Używając opuszków palców, masuj bliznę poprzecznie (w poprzek) do jej długości.
– Częstotliwość: Dla najlepszych wyników, masaż powinien być wykonywany kilka razy dziennie przez około 5 do 10 minut na każdą sesję.
Każda blizna jest inna, a co działa dla jednej osoby, może nie działać dla innej. Jeżeli masaż powoduje ból lub zwiększa zaczerwienienie, obrzęk lub inny dyskomfort, przestań go wykonywać i skonsultuj się z lekarzem.
Choroby cywilizacyjne i ich wpływ na gojenie się ran
Otyłość i cukrzyca mogą utrudniać proces gojenia ran z kilku powodów:
– Upośledzony przepływ krwi: Nadmiar tkanki tłuszczowej może utrudniać prawidłowy przepływ krwi do wszystkich części ciała, co jest kluczowe dla dostarczenia składników odżywczych i tlenu niezbędnych do gojenia ran.
– Stan zapalny: Otyłość jest stanem przewlekłego zapalenia, co może opóźniać proces gojenia.
– Wzrost ryzyka infekcji: Otyłość jest często związana z osłabioną funkcją układu immunologicznego, co zwiększa ryzyko infekcji ran.
– Upośledzony przepływ krwi: Wysoki poziom cukru we krwi może prowadzić do uszkodzenia naczyń krwionośnych, co utrudnia dostarczanie tlenu i składników odżywczych niezbędnych do gojenia ran.
– Neuropatia: Cukrzyca często prowadzi do uszkodzenia nerwów, zwłaszcza w kończynach dolnych. Uszkodzone nerwy mogą powodować utratę czucia, co oznacza, że małe rany lub otarcia mogą nie być zauważone i mogą pogłębić się zanim zostaną odpowiednio leczone.
– Wysoki poziom cukru: Wysoki poziom cukru we krwi może również osłabić układ immunologiczny i utrudniać walkę organizmu z infekcjami, co może dodatkowo opóźnić gojenie ran.
Dlatego tak ważne jest dla osób z otyłością i cukrzycą utrzymanie zdrowego trybu życia, prawidłowego leczenia i monitorowania swojego stanu zdrowia, aby zminimalizować ryzyko powikłań związanych z gojeniem się ran.
Wpływ palenia papierosów na gojenie się rany
Palenie papierosów negatywnie wpływa na zdrowie ogólnie, ale szczególnie na proces gojenia ran. Oto kilka powodów:
– Zmniejszony przepływ krwi: Palenie papierosów powoduje zwężenie naczyń krwionośnych, co z kolei ogranicza dopływ tlenu i składników odżywczych do obszaru rany. Bez odpowiednich składników odżywczych i tlenu, komórki nie są w stanie funkcjonować prawidłowo, co opóźnia proces gojenia.
– Wpływ na układ immunologiczny: Substancje chemiczne zawarte w papierosach mogą wpływać na funkcjonowanie układu immunologicznego, co z kolei osłabia zdolność organizmu do zwalczania infekcji. Infekcja może dodatkowo opóźnić gojenie rany i zwiększyć ryzyko powikłań.
– Zwiększenie ryzyka powikłań: Palacze mają większe ryzyko powikłań pooperacyjnych, takich jak zakażenie rany, dehiscencja (rozchodzenie się rany), a nawet martwica tkanek.
– Wpływ na syntezę kolagenu: Dym tytoniowy hamuje produkcję i układanie kolagenu – białka, które jest kluczowe dla procesu gojenia się ran. Bez prawidłowego układu kolagenu, rany mogą goić się wolniej i tworzyć więcej blizn.
– Zwiększony czas gojenia: Generalnie, palacze potrzebują więcej czasu na gojenie ran niż niepalący.
Zaleca się przerwanie palenia przed planowaną operacją/zabiegiem i w trakcie rekonwalescencji. Idealnie, rzucenie palenia na stałe przyniesie najwięcej korzyści dla zdrowia ogólnego i procesu gojenia.